Psychophobie ou sanisme
Psychophobie et sanisme désignent une discrimination, exprimée par une attitude envers une condition de santé mentale, ou une différence cognitive. Cette attitude consiste souvent à employer des termes péjoratifs, mais plus généralement consiste à renvoyer la personne à une situation d'infériorité sociale par le biais d'un ensemble de caractéristiques que la personne ne contrôle pas. Ces caractéristiques sont fondées sur des stéréotypes qui pathologisent la neurodiversité ou neurodivergence (par exemple, l'autisme, le trouble des apprentissages, le TDAH, le trouble bipolaire, la schizophrénie, le trouble de la personnalité), des phénomènes comportementaux spécifiques (par exemple le bégaiement, les tics, ou simplement le fait de contester un diagnostic ou des actes se voulant thérapeutiques), ou un handicap mental ; l'ignorance de la réalité de ces conditions s'accompagne en général d'une réaction accrue de rejet de la personne dans son ensemble.
Sommaire
- Histoire du concept
- Psychophobie dans les dispositifs de soin en psychiatrie
- Etiquettes, prognostics et compartementalisation
- Problèmes du consentement éclairé quant aux effets secondaires des médicaments
- Etiquettes, prognostics et compartementalisation
- Autonomisation et auto-support en santé mentale
- Déni de troubles biologiques dans le soin psychiatrique en France
L'inclusion sociale, a contrario, se base sur l'idée que si la moitié du travail concernant le rétablissement en santé mentale est à faire par le patient, l'autre moitié est à faire par la société elle-même. Au thème de la psychophobie s'opposent ceux d'auto-support (self-advocacy) ainsi que d'autonomisation (empowerment) (1).
Histoire du concept
Terminologie
Le concept s'est de prime abord fait connaître en langue anglaise lorsqu'à l'utilisation du terme "sanisme" (sanism) succédait celle de "mentalisme". Dans le monde anglo-saxon, le terme "sanisme" s'est imposé chez les chercheurs et les activistes en santé mentale.
Le mot "sanism" a été créé par Morton Birnbaum alors qu'il défendait les droits d'Edward Stephens, un patient en santé mentale, dans le cadre d'une affaire judiciaire américaine des années 1960. Birnbaum était médecin, avocat et activiste en santé mentale et a travaillé à l'établissement de droits constitutionnels pour les patients en santé mentale victimes d'hospitalisation sans consentement. Depuis la première mention du terme en 1980, le professeur Michael L. Perlin, de New York, a par la suite continué à l'utiliser (2).
La définition du sanisme par Birnbaum est la suivante : "les schémas de réponse irrationels de la pensée, du ressenti et du comportement exercés par un individu ou par une société face au comportement irrationnel (et trop souvent au comportement rationnel) d'une personne atteinte de maladie mentale" (the irrational thinking, feeling and behavior patterns of response by an individual or by a society to the irrational behavior (and too often even the rational behavior) of a mentally ill individual) (3).
En 1975, Judi Chamberlain a inventé le terme de ''mentalisme'' (mentalism) dans le livre Women Look at Psychiatry. Le terme s'est fait connaître quand elle l'a utilisé, en 1978, dans son livre On Our Own: Patient Controlled Alternatives to the Mental Health System, qui est devenu le texte de référence du mouvement anti-psychiatrie aux États-Unis (4).
(3) ADA and Persons with Mental Disabilities: Can Sanist Attitudes Be Undone? Michael L. Perlin, Journal of Law and Health, vol. 8, no 1, 1993
(4) Women Look at Psychiatry Dorothy E. Smith et Sara J. David, Vancouver, Press Gang Publishers, 1975
Critique de la psychiatrie comme système de pouvoir par Michel Foucault
Selon le cours donné au Collège de France de 1973 à 1974 par le philosophe et historien des idées Michel Foucault, jusqu'à Phillipe Pinel, la folie était assimilée à une erreur de jugement qu'il convenait de démontrer (5).
Par la suite, la psychiatrie s'est développée comme un ensemble de dispositifs visant à faire accepter l'idée au malade de sa folie comme une force extérieure à sa volonté qu'il conviendrait d'anéantir (5).
Aussi, la connaissance exercée par le psychiatre ne repose pas sur l'exercice de ses compétences curatives, comme la serait celle des autres médecins. Cette connaissance n'intervient pas comme telle dans le traitement, ni dans l'organisation de la structure asilaire ou psychiatrique : les personnes ne sont pas groupées selon leur type de pathologie, mais selon qu'elles sont calmes ou agitées, curables ou incurables (5).
Le rôle du psychiatre est d'asseoir une autorité visant à persuader le malade de la nature pathologique ou anormale de sa folie. Par conséquent, les classifications nosologiques, comme l'hystérie, s'affirment comme diagnostics psychiatriques valides au travers de démonstrations techniques consistant à mettre en avant le caractère non-volontaire de la condition caractérisée comme folie : par exemple, sous hypnose, les hystériques reproduisent des symptômes traumatiques. Le but de ces classifications est aussi de repérer les simulateurs (5).
Psychophobie dans les dispositifs de soin en psychiatrie
Etiquettes, prognostics et compartementalisation
Un vocabulaire spécifique est employé pour qualifier le comportement de la personne recevant un soin en psychiatrie. Ses moments de crise sont qualifiés de décompensations, ce qui induit un état dans lequel la personne se conduirait de manière dangereuse pour elle-même et les autres, sans conscience aucune de ses actes, qui sont perçus comme par définition irrationnels, pathologiques et inutiles (6).
Les diagnostics s'accompagnent en général de prognostics qui figent la personne dans un destin déterminé par le psychiatre ou l'équipe soignante, tels que « vous prendrez des médicaments à vie » ou « vous serez handicapé tout votre vie ». De telles déclarations détruisent la confiance en soi de la personne et sa confiance dans ses propres capacités à entrer en relation avec le monde social et l'univers scolaire ou professionnel (6).
Ces prognostics conduisent dans certains cas à requalifier un comportement prenant sa source dans la personnalité du patient, et considéré par celui-ci comme faisant partie de la normalité ou tendant vers celle-ci, en comportement symptomatique d'une maladie mentale. Ainsi, une personne se livrant à l'auto-agression en se cognant volontairement la tête sur un mur est considérée en état psychotique et personne ne pense qu'il soit possible d'entrer en communication avec elle (6).
Cela entraîne un risque de rechercher à supprimer l'expression de comportements considérés comme pathologiques et éventuellement d'isoler ou de maintenir la personne afin que de tels comportements disparaissent aux regards (comme le montrent les pratiques de traitement forcé, d'isolement en secteur psychiatrique et de contention mécanique en psychiatrie) (6).
Lorsque des médicaments sont prescrits, le plus important pour l'équipe soignante est la coopération, ou compliance, du patient, et non pas l'inconfort physique, le handicap neurologique ou cognitif suscité par le traitement. Ainsi, tous ces indices qui devraient signaler que le traitement n'est pas efficace sont requalifiés en effets secondaires alors qu'il s'agit avant tout d'effets indésirables (6).
Le personnel soignant cultive ainsi l'apparence de traitements efficaces, appropriés et scientifiquement. L'emploi des termes traitement et thérapie sont aussi abusifs, en particulier lorsque le traitement s'apparente à une torture physique et mentale, et lorsque la thérapie s'applique à un ensemble de pratiques visant à inculquer aux patients une discipline (6).
Par exemple, il est possible d'avoir des thérapies consistant à faire de la poterie, à coudre, à écouter de la musique, à pratiquer une activité sportive ou à faire la vaisselle, sans compter les thérapies comportementales. Toute manifestation d'un état de stabilité et de diminution des effets visibles attribués à un comportement pathologique sera considérée comme l'indice de l'amélioration de l'état du patient ainsi que de sa coopération (6).
La division entre les personnes atteintes de conditions mentales entre haut niveau et bas niveau de fonctionnement reflète la compartementalisation des malades dans les structures psychiatriques, qui elle-même ne se justifie pas pour ses objectifs en termes de traitements thérapeutiques mais en raison de la volonté de séparer les personnes entre elles ou de leur assigner des étiquettes qu'elles conserveront à leur sortie de l'hôpital (6).
L'étiquette correspondant au bas fonctionnement peut être utilisée comme instrument punitif afin de dévaloriser une personne aux yeux des autres patients, ou de nier les potentiels progrès pouvant avoir été réalisés par une personne en dehors du temps de l'hospitalisation ou du soin (6).
L'étiquette correspondant au haut fonctionnement est vue comme une étiquette « prudentielle » (cautionary) qui servira à signaler qu'une personne pourrait manifester en milieu social des troubles la rendant incapable de se contrôler ou susceptible d'entrer en crise (6).
Il existe un ensemble de présupposés à l'encontre des personnes atteintes de troubles de déficit de l'attention avec ou sans hyperactivité (TDAH), d'anxiété ou de dépression qui sont généralement considérées comme de haut niveau de fonctionnement, parce que l'on suppose que leurs troubles sont contrebalancés par certaines qualités, telles que la sensibilité et la faculté de manipuler de grandes quantités d'information, ou la prudence (7).
Au niveau intermédiaire dans la hiérarchie induite par le système psychiatrique, on trouve les personnes atteintes de troubles bipolaires et d'anorexie. En dernière place, les personnes dites psychotiques ou atteintes de schizophrénie sont vues comme dysfonctionnelles, instables et violentes (7).
(7) Who gets to be the "good schizophrenics" ? Esmé Weijun Wang, 7 avril 2016
Problèmes du consentement éclairé quant aux effets secondaires des médicaments
La reconnaissance en tant que phénomènes cliniques d'anomalies du système nerveux central induites par les médicaments se manifeste dès lors que les substances sont déjà d'usage courant : par exemple, c'est après que l'usage des médicaments antipsychotiques a été développé à la fin des années 1950 que les phénomènes parkinsoniens ont été reconnus comme résultant du mécanisme de blocage des récepteurs dopaminergiques (8) .
Le concept de dyskinésie tardive été décelé par les les études épidémiologiques à la fin des années 1960, et reconnu comme lié à un usage prolongé de neuropetiques. Cette condition d'origine iatrogénique, consistant en une atteinte de la partie extrapyramidale du système nerveux central, peut s'installer de façon permanente, occasionnant une gène dans les mouvements du quotidien, des risques de chutes, des troubles de l'élocution. suscite une stigmatisation supplémentaire au niveau social, ainsi que d'autres problèmes de santé (8).
Cette condition est réversible au cas où elle est détectée assez tôt, cependant, il est relevé que des observations cliniques usuelles peuvent passer à côté des signes de dyskinésie tardive légère ou modérée, et que des protocoles d'évaluations standardisés tels que l'échelle des mouvements involontaires anormaux (Abnormal Involuntary Movements Scale) (8).
Ce type d'effet indésirable continue d'être rapporté dans les antipsychotiques de seconde génération et parfois dans les antidépresseurs à inhibiteurs sélectifs de recapture de la sérotonine, ainsi que dans certains médicaments qui fonctionnent en bloquant les récepteurs à la dopamine, comme le levodopa, employé pour traiter la maladie de Parkinson en 1967, et certains antiépileptiques. Sans surveillance adéquate, différencier les effets indésirables des médicaments des symptômes psychotiques pré-traitement peut être difficile (8).
Il existe de multiples obstacles relatifs à tenir un patient sous traitement par antipsychotiques informé de la nature des effets secondaires, ou indésirables, liés à la prise de ce traitement, ainsi qu'à réaliser une évaluation de l'évolution de ces effets secondaires en toute transparence et neutralité. Par exemple, sur les notices des traitements, l'un des effets rapportés est le tic musculaire, alors que l'effet encouru en question est connu sous le nom de dyskinésie tardive (9).
Cette condition d'origine iatrogénique peut s'installer de façon permanente et incurable, occasionnant une gène dans les mouvements du quotidien, des risques de chutes, des troubles de l'élocution. suscite une stigmatisation supplémentaire au niveau social, ainsi que des problèmes de santé (9).
Les effets indésirables sont réversible au cas où la détection survient assez tôt : cependant la surveillance médicale de cette condition est souvent effectuée de manière superficielle, sans utilisation de méthodes d'évaluation standardisées. Cette condition continue d'être rapportée dans les antipsychotiques de seconde génération et parfois dans les antidépresseurs à inhibiteurs sélectifs de recapture de la sérotonine (9).
La comparaison est faite avec l'étude de Tuskegee, menée de 1932 à 1972, dans laquelle des personnes afro-américaines ont été exposées aux risques d'une syphilis non traitée, alors que le soin par pénicilline était disponible : les personnes ont été maintenues pendant des années dans l'ignorance de leur condition, posant le problème du consentement éclairé dans les études cliniques, celui de l'expérimentation humaine et du racisme (10).
Ces personnes ont donné leur consentement pour des ponctions lombaires destinées à relever chez elles les marqueurs de la neuro-syphilis, alors que cet acte médical leur était présenté comme un « traitement gratuit spécial », les engageant dans un processus de surveillance à long terme, et les symptômes qu'elles manifestaient étaient attribués à leur « mauvais sang » (10).
L'un des médecins avait déclaré à ce sujet que le statut de ces personnes ne nécessitait pas de débat éthique. De même, les personnes atteintes des effets de la dyskinésie tardive ont été maintenues dans l'ignorance des sources de cette condition iatrogénique, condition alors attribuée à leur état pathologique conçu comme une partie d'elle-mêmes (10).
Revenir au sommaire
(9) Tardive Dyskinesia Associated with Atypical Antipsychotics: Prevalence, Mechanisms and Management Strategies Katharina Stegmayer, Sebastian Walther et Peter van Harten, CNS Drugs, vol. 32, no 2, 9 février 2018
(10) Tuskegee syphilis experiment
Autonomisation et auto-support en santé mentale
Partage du pouvoir dans la relation soignant-soigné
Le docteur Andrew Phelps, activiste et créateur du mouvement Responsabilité (en anglais ''Accountability''), considère que les traumatismes causés dans une approche saniste et discriminatoire constituent la raison principale du handicap accru en santé mentale (11).
Pour lui, les étiquettes péjoratives augmentent l'idée d'impuissance, la planification unilatérale des traitements empêche les relations de confiance, et les prognostics psychiatriques fondés sur le sanisme éliminent l'idée d'espoir de guérison. Ces pratiques enclenchent un processus de ''re-traumatisation'' chronique (11).
Dans un rapport fondé sur le partage du pouvoir, les dilemmes et les doutes de la personne soignante peuvent être partagées avec la personne autonomisée, et peut recevoir aussi bien des réticences de sa part que du soutien dans l'exercice de sa tâche (11).
La personne impliquée peut aussi se montrer proactive dans la prévention des crises, ce qui conduit celle-ci à faciliter la mise en place de solutions de prise en charge rapide. Elle est aussi responsabilisée dans la description des effets secondaires des médicaments reçus afin de rechercher une meilleure alternative. De ce fait, le clinicien est délivré des allégations les plus courantes de mauvais traitement en santé mentale (11).
Anti-psychophobie et anti-validisme
Le réseau international de soutien en santé mentale Projet Icarus soutient qu'aucune cause biologique systématique n'a pu être attribuée aux maladies mentales, et qu'ainsi, se baser sur la science afin d'établir que les troubles mentaux résulteraient de dysfonctionnements cérébraux est simpliste et caricatural (12).
Il est question de souffrance émotionnelle ainsi que de personnes hors-normes, blessées, et dotées d'une capacité créatrice particulière. L'importance de l'auto-support est mise en avant par le Projet Icarus, qui encourage les personnes a employer des solutions de réseautage, d'appel à la créativité et la spiritualité, ainsi qu'à la revendication de justice sociale et de viabilité écologique (12).
Les effets des substances psychotropes peuvent être positifs si celles-ci sont employées afin de permettre une stabilité au niveau social, et non pour guérir. Des protocoles de sevrage progressif sont proposés, l'idée étant d'enseigner aux usagers en santé mentale qu'apprendre à se détacher des substances est aussi important que la consommation de ces substances elles-mêmes (12).
La personne atteinte de troubles mentaux n'est pas vue en tant qu'invalide mais en tant que ''multi-valide'', au sein d'un groupe d'individus tout autant multi-valides, car dotés de sensibilités particulières et uniques (voir neurodiversité). La lutte contre la psychophobie est ainsi associée à la lutte contre le validisme (12).
Projet Icarus préconise des solutions de prise en charge alternatives à la psychiatrie conventionnelle, telles que les maisons Soteria, la méthode Dialogue Ouvert ainsi que les réseaux d'entendeurs de voix (12).
Revenir au sommaire
Déni de troubles biologiques dans le soin psychiatrique en France
Overdose médicamenteuse
L'affaire Florence Edaine, qui a été hospitalisée sans consentement dans le service psychiatrique de l'établissement public de santé Roger Prévot, à compter du 8 mars 2004, où elle a été retrouvée décédée le 14 mars 2004, a été suivie d'une condamnation de l'hôpital Roger Prévot par le tribunal administratif de Cergy-Pontoise (13).
Les expertises ont révélé la constatation d'un état de pseudo-crise de convulsions, suivi, alors qu'aucun examen sanguin ou biologique, pourtant prévus à l'avance, n'ont été effectués, d'un renforcement du traitement neuroleptique, avec réintroduction d'Haldopéridol (Haldol) et plus de Cyamémazine (Tercian) (13).
Un tableau clinique consitué de convulsions, d'altérations d'état de la conscience, et de fièvre, (ici accompagné par des périodes de vigilance) est typique du syndrome malin des neuroleptiques, pouvant déboucher sur un coma toxique (13).
Le rapport d'autopsie ayant établi une inhalation bronchique ante mortem, avec syndrôme de Mendelson, on suppose que le décès serait survenu lors d'une période de coma toxique avec altération de l'état de conscience et troubles des réflexes de déglutition (13).
Le décès est attribué soit à une fausse route alimentaire due à l'inhalation bronchique, ayant provoqué l'arrêt cardiaque, soit à un trouble du rythme cardiaque survenu chez une patiente dans un contexte de déshydratation clinique éventuellement accompagné d'insuffisance rénale et de troubles ioniques, associé à l'administration de neuroleptiques (13).
Les analyses toxicologiques ont révélé la présence dans le sang de la patiente de six produits psychotiques dépresseurs du système nerveux central, d'opiacées et d'un antalgique dont l'association aux concentrations retrouvées dans son organisme est compatible avec la survenue d'effets toxiques majeurs tels que troubles de la conscience avec abolition des réflexes de déglutition et risque d'encombrement bronchique à la suite de régurgitation (13).
Déni de troubles neurologiques
Un cas d'épilepsie nocturne, occasionnant des insomnies à répétition et des envies suicidaires, dû à l'apparition de tumeur du cerveau visibles au scanner, a été attribué à la consommation de thé d'une patiente, ainsi qu'a des facteurs psychologiques (14).
La patiente a été déshabillée et placée en contentions, et n'a pas pu accéder à son dossier médical. Même lorsqu'aux crises nocturnes ont succédé des crises diurnes (résultant en son suicide), les conséquences de pratiques potentiellement iatrogènes et du déni des traumatismes subis ont été attribuées aux troubles psychiques de la patiente (14).
Déni de troubles intestinaux
Mélanie Thorel est décédée, dans la nuit du 21 au 22 août 2013, à l'hôpital psychiatrique d'Abbeville. Elle se plaignait de violents maux de ventre pour lesquels son frère avec demandé à l'hôpital une fibroscobie, qui n'a pas été faite (15).
Le 21 août, elle était raccompagnée en secteur psychiatrique où on lui proposait un spasfon, après s'être pliée de douleur lors d'un séjour chez sa grand-mère. Le 17 avril 2018, le médecin psychiatre responsable, Marc B., a été jugé par le tribunal d'Amiens (15).
Il déclare que selon lui, le matin du 21 août, l'état de sa patiente était habituel, reconnaît une erreur de bonne foi et admet s'être trop focalisé sur la pratique psychiatrique (15).
L'examen post-mortem montrera une hémorragie due à une occlusion intestinale.
La constipation est connue comme effet secondaire de nombreux traitements antipsychotiques (15).
Revenir au sommaire
Exemples de manifestations psychophobiques
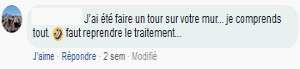
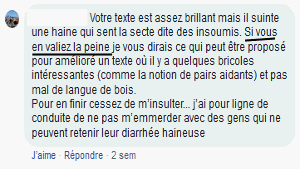 Relevé sur facebook en 2018, psychiatre en retraite ayant publié de nombreux ouvrages, s'adressant à une personne qu'il pense être suivie en psychiatrie, dans le cadre d'une discussion contradictoire où il n'a pas été "insulté", mais interpellé avec ironie.
Relevé sur facebook en 2018, psychiatre en retraite ayant publié de nombreux ouvrages, s'adressant à une personne qu'il pense être suivie en psychiatrie, dans le cadre d'une discussion contradictoire où il n'a pas été "insulté", mais interpellé avec ironie."Si je réponds, mes propos sont interprétés comme relevant du délire, si je ne réponds pas le médecin conclut à une répercussion anxieuse, ou à de la méfiance supposée pathologique. Si je tente de m’expliquer (...) il considère que je suis dans le déni des troubles". Extrait du témoignage d'Ingrid B.
Relevé en substance dans de multiples témoignages sur Neptune.




